Amyotrofik Lateral Sklerozun İyileşmesi: Bir Olgu Sunumu
Amyotrofik Lateral skleroz
Progresif kas atrofisi Motor nöron hastalığı Şelasyon tedavisi Cıva Ağır metaller
-Inge Mangelsdorfa Harald Walachb Joachim Mutter,
Arka plan: Amyotrofik lateral skleroz (ALS), çoğu vakada 3-5 yıl içinde ölüme yol açan yıkıcı bir hastalıktır. Bu hastalığı tedavi etmek için yeni yaklaşımlara ihtiyaç vardır. Burada başarılı bir terapi sunuyoruz.
Olgu Sunumu 1: 49 yaşında, kas güçsüzlüğü ve fasikülasyon şikayeti olan erkek hastada, ALS’nin bir varyantı olan progresif musküler atrofi, diğer hastalıkları dışlayan kapsamlı incelemeler sonucunda teşhis edildi. Kalan amalgamın sözde cıva maruziyetine bağlı olarak, hastanın dişleri restore edildi. Daha sonra hastaya a-lipoik asit ve ardından selenyum ile kombinasyon halinde sodyum 2,3-dimerkaptopropansülfat (DMPS; 3 yılda toplam 86 × 250 mg) verildi. Ayrıca vitamin ve mikro besinleri aldı ve vejeteryan diyetini sürdürdü. İdrarda metal atılımı izlendi. Tedavinin başarısını kas güçsüzlüğü ve fasikülasyonların skorlanması ve son olarak etkilenen kasların elektromiyografisi (EMG) izledi. İlk gelişmeler diş restorasyonlarından sonra gerçekleşti. DMPS ile tedaviye başladıktan iki ay sonra, idrardaki cıva seviyesi artmıştır (248.4 μg / g kreatinin). 1.5 yıl sonra EMG, tipik ALS belirtilerinin olmadığını doğruladı.
3 yıl içinde hasta tamamen iyileşti.
Sonuçlar: Burada anlatılan terapi, bazı motor nöron hastalıklarının tedavisi için ümit verici bir yaklaşımdır ve titiz denemelerde daha ileri değerlendirmeyi hak etmektedir.
Tablo 1. Zaman çizelgesi
Yıl
Hastalıklar, teşhisler, müdahaleler, önemli yaşam olayları
1965-1990
tetanoz, boğmaca, çocuk felci, hepatit A, difteri, kolera dahil çeşitli tıbbi uygulamalar -1-23-11 nolu harfleri okuyunuz
1970-1985
diş çürüğü, 16 amalgam dolgu yapıldı
1999
diş amalgam dolgularının korumasız olarak çıkarılması; altın takma diş ve seramik ile değiştirilir
2003
1-23-11 nolu harfleri okuyunuz: tetanoz, çocuk felci ve difteri için -3 harfli -tıbbi uygulama
2004
1-23-11 nolu harfleri okuyunuz: hepatit A için -3 harfli -tıbbi uygulama
2004
Spor yaralanması: herpes zoster’in neden olduğu boyuna çarpma ve ardından meningomiyeloensefalit, prolabe servikal disk
2005
1 -23-11 nolu harfleri okuyunuz: kene kaynaklı ensefalit için -3 harfli -tıbbi uygulama
2008
dövme yaptırdı (6 × 20 cm, alt kol)
2008
1 -23 -11 nolu harfleri okuyunuz: kene kaynaklı ensefalit, hepatit A + B için -3 harfli -tıbbi uygulama
2010-2011
boşanma
10/2012
kol ve bacaklarda güçsüzlük, fasikülasyonlar, daha sık idrara çıkma
12/2012
yerleşik nörolog: daha fazla tanı için nörolojik yatan hasta ünitesine transfer
01/2013
nörolojik yatan hasta ünitesi: klinik bulgulara dayalı PMA tanısı, EMG, elektronörografi, MRI, spinal sıvının incelenmesi, kan parametreleri
02/2013
J.M. kliniği: daha ileri teşhisler; vitaminler, mikro besinler ve diğer takviyelerle tedaviye başlama
03/2013
diş tedavisi: metallerin çıkarılması, osteitin iyileştirilmesi
03/2013
ilk iyileşme belirtileri, uylukta artan güç
03/2013
şelasyon tedavisinin başlangıcı
04/2013
psikoterapinin başlangıcı
05/2013
dizdeki titanyum vidaların çıkarılması
09/2013
dövmenin silinmesi
10/2014
EMG tarafından yerleşik nörolog tarafından doğrulanan tipik motor nöron hastalığı belirtilerinin yokluğu
04/2017
daha fazla gelişme ve sağlık
EMG = elektromiyografi; PMA = ilerleyen kas atrofisi; MRI = manyetik rezonans görüntüleme.
Giriş
Amyotrofik lateral skleroz (ALS), seçici motor nöron ölümü ile karakterize nörodejeneratif bir hastalıktır. Hastalar, spastisite, hiperrefleksi, fasikülasyonlar, kas atrofisi ve felç ile karakterize progresif bir kas fenotipi geliştirir. Hastalığın varyantına bağlı olarak, üst veya alt nöronlar veya her ikisi de hasar görür. Felç, gittikçe daha fazla kası etkileyerek ilerler ve hastalar sonunda asfiksiden ölür. Semptomların başlamasından sonra medyan sağ kalım süresi 32 aydır.
ALS’deki hücresel ve moleküler olayların anlaşılmasında önemli ilerlemeye rağmen, sağ kalımı sadece 3 ay uzatabilecek riluzol dışında genel kabul görmüş bir tedavi yoktur. Halen tamamlayıcı tıp dahil olmak üzere çok sayıda yeni tedavi araştırılmaktadır ve bunlardan bazıları umut verici olabilir.
J.M.’nin kliniğinde, risk faktörlerini, özellikle ağır metalleri ortadan kaldırmayı, iltihap kaynaklarını iyileştirmeyi ve mikro besinler ve diyetlerle değiştirmeyi içeren kronik hastalıkları tedavi etmek için bir plan geliştirildi. Çok sayıda hasta önemli gelişmeler yaşadı. Fibromiyalji ile sekonder adrenal yetmezlik için başarılı bir tedavinin bir vaka raporu zaten yayınlanmıştır.
Burada, ALS’nin sadece alt motor nöronları içeren varyantı olan progresif motor nöron hastalığının (PMA) başarılı bir şekilde tedavi edildiği bir olguyu sunuyoruz.
Olgu raporu
Endişeleri sunmak
Ekim 2012’de 49 yaşındaki erkek hasta (sigara ve alkol içmeyen, 178 cm, 77 kg), 2 yıl ara verdikten sonra dövüş sanatlarına yeniden başladığında sağ kolunda bir güçsüzlük gözlemledi. Aralık 2012’de sol ve sağ omuzda ve sağ uylukta ek güçsüzlükler yaşadı ve o zamandan beri üst ekstremitelerde daha sık idrara çıkma fark etti.
Klinik bulgular
Yerleşik bir nörologdaki ilk sunumunun ardından, Ocak 2013’te nörolojik bir yatarak tedavi birimine kabul edildi ve sonunda Şubat 2013’te J.M. ‘ye geldi. Aşağıdaki bulgular, nörolojik yatan hasta birimi tarafından rapor edildi. Sol kolda hafif bir parezi vardı ve sol üst kol sağ üst koldan biraz daha inceydi. Her iki kolda ve her iki alt bacakta fasikülasyonlar görüldü. Kollarda yoğunluk proksimalden distale ve soldan sağa doğru azaldı. Pronator sürüklenme testinde sol kol pronasyon yaptı. Kas refleksleri zayıftı ancak bir tarafta daha belirgindi. Piramidal işaretler negatifti. Yüzeysel hassasiyet etkilenmedi. J.M.’nin kliniğinde yapılan muayenelerde de fasikülasyonlar görüldü. Şubat 2013’te sol ve sağ omuz, sağ triseps ve sağ uyluk kaslarının güçsüzlüğü. Ek semptomlar ishal ve uyku bozuklukları idi.
Hastalık Geçmişi
Hasta çok sayıda A ile başlayıp I ile biten -3 harfli –tıbbi uygulama olmuştur; hiçbir yan etki bildirilmedi. 2004 yılında hasta, herpes zoster enfeksiyonundan kaynaklanan şiddetli meningomiyolensefalitten muzdaripti: dövüş sporları sırasında boynuna vurulduktan iki gün sonra, hastalık mesane felci ile başladı. Daha sonra hastada toraks seviyesinden başlayarak mide bulantısı, görme kaybı, ateş, uyku hali, parestezi ve felç gelişti.
ALS’nin ayırıcı tanıları ve hastadaki ilgili bulgular
Hastadaki ilgili ayırıcı tanıyı dışlayan bulgular
Servikal spondilotik miyelopati
MRG’de miyelopati belirtisi yok, birkaç vücut bölgesi etkileniyor, duyusal eksiklik yok, MEP’de değişiklik yok
Multifokal motor nöropati
EMG’de, anti-GM1 antikorlarında iletim bloğu yok, yani alt ekstremiteler dahil
Multifokal edinilmiş demiyelinizan duyusal ve motor nöropati (Lewis-Sumner sendromu)
Motor sinir iletimi normal
Spinal kas atrofisi, yetişkin tipi = tip IV veya diğer miyopatiler
Kreatin fosfokinaz seviyesi artmadı
Poliomiyelit sonrası sendrom
Polio hastalığı öyküsü yok
Nevraljik omuz amyotrofisi
Ağrı yok, EMG bulguları, ani başlangıç yok, C-reaktif protein düzeyi artmamış
Kennedy sendromu
Jinekomasti yok, perioral fasikülasyon yok
Multipl Skleroz
Multipl skleroz için tipik olmayan klinik bulgular; omurilik sıvısında oligoklonal bantların yokluğu, normal MEP, duyusal kusur yok
Enfeksiyonlar (Lyme borreliosis, Lues, HIV, herpes zoster)
Lyme borreliosis negatif için laboratuvar incelemeleri, intratekal antikor yok
Metabolik bozukluklar (diabetes mellitus, hipertiroidizm)
Normal sınırlar içinde glikoz, tiroid uyarıcı hormon, T3, T4
ALS = amiyotrofik lateral skleroz; MRI = manyetik rezonans görüntüleme; MEP = motor uyarılmış potansiyel; EMG = elektromiyografi; HIV = insan immün yetmezlik virüsü; T3 = triiyodotironin; T4 = tiroksin.
Hasta, bazı bacak hareketleri mümkün olduğu halde artık yürüyemiyordu. Daha sonra bacaklarının arkasında ısı hissi vardı. Manyetik rezonans görüntüleme (MRI) birkaç prolabe servikal disk gösterdi. Nörolojik bir klinikte yapılan diğer incelemeler, serumda herpes zoster için nistagmus, belirsiz artikülasyon, yüksek oranda artmış immünoglobulin G (IgG) seviyeleri, artmış protein, IgG, laktat ve beyin omurilik sıvısında bir dizi lenfosit gösterdi. Hasta antiviral ve antibakteriyel tedavi aldı.
6 hafta içinde felçler yavaş yavaş azaldı. Genel iyileşme 3-4 yıl sürdü. 2012 yılında ALS’nin daha sonraki teşhisi ile ilgili olarak, elektromiyografi (EMG) ve sinir ileti çalışmalarında herhangi bir bulgu rapor edilmemiş olması dikkat çekicidir.
Teşhis Odağı ve Değerlendirme
Nörolojik sabırsız biriminde, araştırmalar motor nöron hastalığı olasılığına odaklandı, servikal spinal stenozu araştırdı ve 2004 yılında teşhis edilen meningomiyeloensefaliti ele aldı. – eratif değişiklikler, yani miyelopati olmaksızın multisegmental spinal stenozlu servikal spondiloz. EMG’de, birkaç kasta akut ve kronik denervasyon belirtileri bulundu:
– Musculus (M.) masseter: kronik denervasyon;
– M. vastus medialis, sağ taraf: akut ve kronik denervasyon;
– M. tibialis anterior, sağ taraf: kronik denervasyon;
– M. gastrocnemius caput lateralis, sol taraf: kronik denervasyon;
– M. biceps brachialis, sol taraf: kronik denervasyon;
– M. adductor digiti minimi, sağ taraf: kronik denervasyon;
– M. deltoideus, sağ taraf: akut ve kronik denervasyon.
Fasikülasyonlar sadece kollarda ve bacaklarda tespit edildi. Ulnar sinirin (Nervus (N.) ulnaris) motor sinir iletim hızı değişmeden kalırken, duyulur iletim hızı her iki tarafta azalmış, ancak sol tarafta daha yüksek derecede azalmıştır. Kolların ve bacakların motor uyarılmış potansiyelleri normaldi. Medyan ve ulnar sinir incelemelerinde F dalgasına rastlanmadı. N. axillaris’in elektronörografik incelemeleri, sağ tarafa göre sol tarafta daha belirgin olan amplitüdde bir azalma gösterdi.
Albümin artışından (54.8 mg / dl) kaynaklanarak spinal likörde toplam protein (81.8 mg / dl) hafifçe arttı. Hücre sayıları, glikoz ve laktat seviyeleri normal sınırlar içindeydi. İntratekal antikorlar tespit edilmedi. Standart laboratuar testleri ilgili bulgular içermiyordu. Serumda gangliosidlere karşı antikor yoktu. Kreatin fosfokinaz seviyeleri, değişmeden. Sonunda, bu bulgular progresif kas atrofisi (PMA) tanısına yol açtı.
Şubat 2013’te PMA teşhisinin hemen ardından hasta, kan ve idrarda ek parametrelerin araştırıldığı J.M. kliniğine başvurdu. 25-Hidroksivitamin D3 (14 μg / l, referans 30–60 μg / l), omega-3 indeksi (4,44, referans> 8) ve idrardaki kreatinin (0,28 g / l, referans 0,8-2,0) azaldı. Bununla birlikte, sistatin C (0.81 mg / l, referans 0.56-0.95 mg / l) normal sınırlar içindeydi ve normal glomerüler filtrasyonu gösterdi. Borrelia’ya özgü IgG ve IgM negatifti; Lyme borreliosis için daha sonraki bir lenfosit transformasyon testi de negatifti.
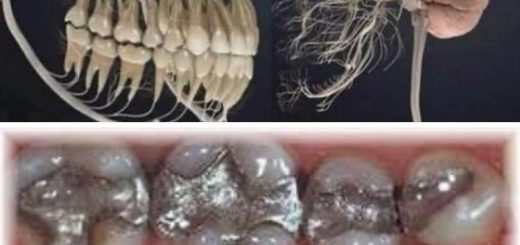
Cıva maruziyetine ilişkin geçmişin analizi, 1999 yılında 16 amalgam dolgunun korunmasız çıkarıldığını göstermiştir. Koruyucu timerosalden cıvaya maruz kalma, üç harfl tıbbi uygulamalar ve kontakt lens sıvılarının kullanımından kaynaklanmış olabilir. Bununla birlikte, kasık kıllarındaki metallerin analizi, normal sınırlar içinde bir cıva konsantrasyonu ve bakır ve demir için küçük değişiklikler sağladı.
Şubat 2013’te dişlerin durumu şu şekildeydi: diş 18, 16, 28, 38, 41, 46, 48 eksikti, 2 eksik diş 16 ve 46’nın kavitasyonunda osteonekroz görüldü. Dişler 14, 15, 17, 24-27, 37-35, 44, 45 ve 47 altın veya seramik protezlere sahipti. Kanal dolgulu üç diş (25-27) apikal osteit gösterdi.
Terapötik Odak ve Değerlendirme
Terapi, olası tüm iltihaplanma veya kronik zehirlenme kaynaklarını ortadan kaldırmayı amaçladı. Bu amaçla 3 diş çekildi. Bunun yerine, çıkarılabilir bir protez dahil edildi. Eksik 2 dişin bölgelerindeki osteit tedavi edildi ve kalan dişlerdeki metal protez yerine zirkonyum oksit protez takıldı. Tüm dental prosedürler, hastanın metallere ve diğer dental materyallere, toza ve ince partiküllere maruziyetini en aza indirmek için uygun güvenlik önlemleri ile yapılmıştır. Siyah bir amalgam diş dövmesi çıkarıldı. Çıkarılan dokudaki ağır metaller için analiz, tespit edilebilir seviyelerde alüminyum (850 μg / kg), arsenik (10 μg / kg), kurşun (60 μg / kg), nikel (850 μg / kg), çinko (400 μg / kg) göstermiştir. Cıva seviyeleri tespit sınırının (2,5 μg / kg) altındaydı. Ayrıca, lenfosit transformasyon testi ve özel bir testin titanyuma tip-IV duyarlılığı göstermesi nedeniyle dizde eski ameliyattan kalan titanyum vidalar çıkarıldı.
Hastanın sadece vitamin ve mikro besin aldığı 2 haftalık bir başlangıç aşamasından sonra, şelasyon tedavisi başlandı.
Tedavi sıklığı, tedavi sırasında kademeli olarak azaltılarak 45 sn.c. ve 30 i.v. 26 Mart 2013 – 3 Haziran 2015 tarihleri arasında uygulamalar tekrar edildi. 2 Şubat 2016’ya kadar ağızdan 11 kez detoks uygulandı . Böylece genel olarak hasta 86 detoks seansı aldı.
Ek olarak, hastaya yabani otlar da dahil olmak üzere yüksek oranda çiğ, işlenmemiş gıda (günlük alımın % 60-70’i) içeren vejetaryen bir diyet sürdürmesi ve karbonhidratları ve özellikle glüten alımını azaltması önerildi.
Hastanın bu terapiye uyumu mükemmeldi. Sağlığının sürekli iyileştirilmesinden motive olarak, şimdiye kadar talimatları takip ediyor.
Takip ve sonuçlar
Tedaviyi takip etmek için birkaç laboratuvar araştırması yapıldı. En önemli sonuçlar burada verilmektedir.
İdrardaki metaller şelasyon tedavisinin başlangıcında ve 1 ve 2 ay sonra spot idrar örneklerinde belirlendi. Hastadan i.v.’den önce idrar yapması istendi. DMPS infüzyonu bittikten yaklaşık 45 dakika sonra idrar toplandı. Cıva için ilk 2 ölçüm (sırasıyla 4,3 ve 3,9 μg / g kreatinin), DMPS tehdidi için 50 μg / g kreatinin referans değerinin altındaydı. Son olarak, üçüncü ölçümde, 1 ay sonra ve 7 infüzyonundan sonra, cıvada 248,4 μg / g kreatine güçlü bir artış oldu. İdrardaki yüksek çinko değerleri (3.130.6 ila 6.581.8 μg / g kreatinin, referans 2.000–9.000 μg / g kreatinin), çinkonun şelasyon tedavisinden önce ve sonra başarıyla ikame edildiğini göstermektedir.
Dişlerinin tedavisinden sonra, şelasyon tedavisinden çok önce hasta hemen rahatladı. Merdiven çıkarken iyileştirmelerle tanıdığı kas gücü arttı. Şekil 1, 3 yıllık tedavi süresince en belirgin bulguların seyrini göstermektedir. Sol omuz kası haricinde tedaviye başladıktan 4 ay sonra güçsüzlük azaldı. Genel sağlık gelişti; Hasta koşuya başladı ve düzenli olarak spor salonuna gitti. Kas kütlesi ve vücut ağırlığı kazandı. Spordaki performansı, PMA teşhisi öncesine göre daha iyi hale geldi.
1.5 yıl sonra bir nörolog, etkilenen kasların EMG’si tarafından ALS’nin yokluğunu doğruladı.
Tartışma
Kapsamlı araştırmalar, aşağıdakilere dayanarak PMA teşhisine yol açtı:
– 2 vücut bölgesinde (omuz ve alt bacaklar) klinik bulgular (zayıflık ve fasikülasyonlar);
– 2 vücut bölgesinde (kollar ve bacaklar) yanı sıra EMG denervasyon bulguları
– EMG’de bulbar işaretleri (m. Masseter denervasyonu).
PMA, üst motor nöron üzerindeki etkilerinin olmamasıyla ALS’den ayrılır. Bununla birlikte, 2 hastalığın yakın ilişkisi, üst motor nöron bulgularının sıklıkla PMA’nın sonraki aşamalarında ortaya çıkması ve otopsi yapılırsa PMA hastalarının çoğunda üst motor nöronların dejenerasyonunun bulunması gerçeğiyle yansıtılır. Ek olarak, bir PMA fenotipine sahip hastalar, ALS’den bilinen patojenik mutasyonları taşır. Bu nedenle, PMA bir ALS varyantıdır.
Terapinin başarısını değerlendirirken, yanlış teşhisi dışlamak için bu önemlidir, çünkü benzer hastalıklar ALS’den daha iyi tedavi edilebilir. Yukarıda açıklandığı gibi, teşhis süreci eksiksizdi ve motor nöron bozukluğuna birkaç alternatif tanı kondu.
ALS için tipik olmayan bir bulgu, omurilik sıvısı / serumdaki albümin oranının hafifçe artmasıdır. 11,2 x 10-3 boyutunda. Hastanın yaşına göre 6,5 × 10-3 – 8 × 10-3 aralığı normal kabul edilir. ALS hastaları için maksimum 10 × 10-3 değerler bildirilmiştir. Omurilik sıvısında değişen tek parametre budur. Farklılıklardan biri servikal spinal stenozdur. Hastanın servikal spinal stenozu olduğundan, bu spinal sıvıda gözlenen albümin artışlarına neden olmuş olabilir. Ek olarak, azalmış bir duyusal sinir iletim hızı tipik ALS değildir. Ancak Kollewe ve Petri’ye göre, bu tanıyla çelişmez.
Tutarlı bir değerlendirmeye izin vermek için, motor nöron hastalığı teşhisini ilk koyan hastanenin terapiden sonra hastayı muayene etmesi arzu edilirdi. Bu seçenek önerildi
Tedavi sırasında semptomların iyileşme süresi. Puanlar 0-10 arasında derecelendirildi, maksimum 10’du; fasikülasyon ve vücut ağırlığı bağımsız olarak veya ölçüm yoluyla belirlendi; diğer tüm değişkenler her vizitte hasta tarafından 10 puanlık sayısal derecelendirme ölçeğinde puanlandı.
Bununla birlikte, kişisel nedenlerden dolayı (hekimin 1-2 yıl içinde öleceğini söylediği gibi, hasta derin bir depresyona girdi ve intihar etmek istediğini düşündü), hasta bu hastaneye geri dönmekten kaçındı ancak asistan onu hastaneye ilk gönderen nöroloğu görmeyi seçti.
Yerleşik nörolog, EMG incelemelerinde tedaviden sonra motor nöron hastalığının olmadığını kaydetti ve bu, başarılı tedavinin onayı olarak alınabilir.
Motor nöron hastalığının kendiliğinden iyileşme olasılığı da vardır. Aslında, tedavi olmaksızın bile ALS’nin geri dönüşlü olabileceğine dair birkaç rapor vardır. Bununla birlikte, hastamızın durumunda iyileşmelerin terapiyle zamansal ilişkisi, kendiliğinden iyileşmeye karşı çıkar. Ek olarak, benzer bir protokol ile diğer bir çok ALS hastası, J.M. tarafından başlatılan tedaviden sonra önemli ölçüde iyileşmiştir.
Sonuç olarak, hastanın gerçekten motor nöron hastalığından muzdarip olduğuna ve iyileşmesinin terapinin bir sonucu olduğuna eminiz.
Hasta, varsayılan geçirgen bir maruziyetten kaynaklanan amalgam veya diğer ağır metalleri uzaklaştırmak için şelasyon tedavisi aldı, ancak dişlerin kontrolü sırasında hiçbir kalıntı amalgam tespit edilmedi ve saçtaki cıva ve diğer metal seviyeleri ve ilk 2 DMPS meydan okumasından sonra normal referans değerleri içindeydi.
J.M.’nin deneyimine göre, şelasyon terapisinin gereği ve sebebi, hastanın geçmişinde, diş amalgamı korunmasız çıkarıldıysa, normal insan biyo-izleme yollarıyla anormal cıva değerleri ölçülmeden bile cıva zehirlenmesi ve birikimi mevcuttur. Bu, cıva maruziyetinin normal biyo-izleme sonuçlarına rağmen nörolojik semptomlara yol açabileceğini gösteren verilerle desteklenmektedir. Dahası, bu yaklaşım, şelasyon tedavisi sırasında 2 aylık bir gecikmeyle de olsa, nihayetinde hastanın idrarında yüksek cıva konsantrasyonlarının ortaya çıkması gerçeğiyle geriye dönüp bakıldığında haklı çıkar. Gecikme muhtemelen derinlerde cıva birikmesinden kaynaklanıyordur.
Kolayca erişilemeyen beyin veya omurga gibi bölmeler de ilk testlerde görünmeyen cıva birikimi mevcuttur.
Cıva, yaşla birlikte artan miktarlarda internöronlarda ve daha az derecede α-motonöronlarda birikir. Bu, motor nöron ölümüne yol açabilir ve dolayısıyla cıva maruziyetinin duyarlı kişilerde ALS’ye katkıda bulunan bir faktör olabileceği görüşüne destek sağlar.
Literatürde şelasyon tedavisinin cıvaya maruz kaldıktan sonra ALS veya ALS benzeri semptomları azaltabildiğini gösteren raporlar vardır, ancak başarılı olamayan vakalar da vardır.
Burada uygulanan şelasyon tedavisi, önceki yaklaşımlardan farklıdır. İlk olarak uzun süre uygulanır. Genel olarak, uzun süreli DMPS uygulamasıyla, daha önce cıvaya maruz kalmış insanlarda idrarda birkaç cıva zirvesi gözlenir, bu muhtemelen cıvanın derin bölmelerden DMPS’ye erişilebilen dokulara yeniden dağıtılmasından kaynaklanmaktadır. Cıvanın beyinde inorganik cıva olarak biriktiği bilindiğinden, bu derin bölmelerin uygun bir terapi ile kapatılması önemlidir. Çok sayıda uygulama hasta tarafından iyi tolere edildi, bu da DMPS’nin düşük toksisitesi ile tutarlıdır.
Ek olarak şelasyon terapisi, a-lipoik asidi içerir. α-Lipoik asit beyne girer ve cıvanın oksidan etkilerini tersine çevirir, ancak cıva beyinden uzaklaştırılamaz. Aynı zamanda şelatlayıcı özelliklere sahip olduğu için vücudun diğer bölümlerinden cıvanın atılmasına katkıda bulunabilir. Son olarak, selenyum terapide önemli bir rol oynar. Selenyum cıvaya etkin bir şekilde bağlanır ve toksisitesini azaltır. Böylelikle DMPS’ye bağlanamayan kalan cıva verimli bir şekilde inaktive edilebilir.
Tedaviye katkıda bulunmuş olabilecek bir başka faktör, diğer metaller ve iltihaplanmayı ortadan kaldırmayı amaçlayan yoğun diş tedavisidir. Amalgam tespit edilmedi, ancak metal kaplamalar restore edildi ve hastanın 2 dişinin altındaki osteit iyileşti. Osteit – yağlı dejeneratif osteon olarak da adlandırılır.
Amyotrofik Lateral Sklerozun İyileşmesi
Kronik iskemik kemik hastalığı, nevraljiye neden olan kavitasyonel osteonekroz veya sadece çene kemiği kavitasyonu – yağlı distrofik değişikliklere uğramış yumuşak doku ile içi boş kavitasyonlar ve alt alveolar sinirin kemik kılıfının delaminasyonu ile karakterizedir. Yüz ağrısına neden olabilir, ancak asemptomatik bir süreç olarak da yıllarca mevcut olabilir. Ameliyatla çıkarılan yağlı dokuda önemli ölçüde artmış RANTES ve fibroblast büyüme faktörü 2 (FGF-2) seviyeleri saptanabilir, ancak akut inflamasyon ile ilişkili sitokinlerde artış görülmez. ALS dahil birçok kronik hastalığı olan hastaların serumunda RANTES artmıştır. Kavitelerdeki dokunun cerrahi debridmanı, birkaç vakada yüzde nevraljik ağrının ve ayrıca romatizmal, alerjik ve diğer inflamatuar hastalıklar gibi immünolojik şikayetlerin iyileşmesine yol açmıştır. Hastanın şelasyon tedavisi başlamadan dişlerinin tedavisinden hemen sonra rahatlamış olması, bu tedavinin iyileşmeye olası bir katkısına işaret etmektedir. Dahası, J.M.’nin deneyimine göre, tedavinin başlangıcında dişler tedavi edilirse, hastalarının hastalık durumunda büyük gelişmeler gözlemlenir, bu da dişlerin – bazen – radikal olarak yok edilmesini içerir.
Psikoterapi, hastalığıyla ilişkili duygusal sorunlara ve kişilerarası sonuçlarına destek olarak terapiye başladıktan sonra hasta tarafından başlatıldı. Bununla birlikte, kendi görüşüne göre, bu, onun gelişimi için ana nedensel faktör değildi.
Sonuç olarak, burada anlatılan terapi, bazı motor nöron hastalıklarının tedavisi için umut verici bir yaklaşımdır. Daha geniş kapsamlı ve titizlikle değerlendirilmelidir.
Hastanın bakış açısı
Hasta, hastalığının teşhis ve tedavisi sırasındaki deneyimlerini not etti; metin halka açıktır.
Bilgilendirilmiş Onay
Hasta, yazarlar tarafından büyük bir memnuniyetle kabul edilen verilerinin isimsiz olarak yayınlanmasına rıza gösterdi.
Yazar Katkıları
Davanın incelemesini yaptı ve makaleyi yazdı. J.M. terapiyi geliştirdi ve yürüttü ve veri toplamanın büyük bir bölümünü organize etti. Ayrıca makalenin yazılmasına ve eleştirel tartışmalara katkıda bulundu. H.W. çalışma fikrini oluşturdu, protokolü geliştirdi ve makaleyi yazarken ve eleştirel tartışmalarda yer aldı.

Açıklama bildirimi
Yazarların hiçbirinin çıkar çatışması yoktur.
Ağır Metal – Mineral Testleri Ve Yorumları, Detoks Ve Kaçınılması Gereken Destekler İçin, İhtiyacı Olanlara Naturopatik Eğitim Ve Danışmanlık Verilmektedir.
Burada paylaşılan tüm bilgiler sadece eğitim ve bilgi amaçlıdır. Herhangi bir hastalığın veya sağlık durumunun teşhisi, reçetesi veya uygun tedavisi için, lütfen yetkili resmi sağlık kuruluşları ve uzmanlarına başvurunuz.
Referanslar
1 Ludolph A, Drory V, Hardiman O, Nakano I, Ravits J, Robrechts W, Shefner J, WFN Research Group on ALS / MND: A revision of the El Escorial kriter – 2015. Amyotroph Lateral Scler Frontotemporal Degener 2015; 16: 291 -292.
2 Forsgren L, Almay BG, Holmgren G, Wall S: Kuzey İsveç’teki motor nöron hastalığının epidemiyolojisi. Açta Neurol Scand 198; 68: 20-29.
3 del Aguila MA, Longstreth WT Jr, McGuire V, Koepsell TD, van Belle G: amiyotrofik lateral sklerozda prognoz: popülasyona dayalı bir çalışma. Nöroloji 2003; 60: 813-819.
4 Ferraiuolo L, Kirby J, Grierson AJ, Sendtner M, Shaw PJ: Amiyotrofik lateral sklerozda motor nöron hasarının moleküler yolları. Nat Rev Neurol 2011; 7: 616-630.
5 Alman Nöroloji Derneği: Nörolojide Tanı ve Tedavi Kılavuzu: Amyotrofik Lateral Skleroz. www.dgn.org, 2012.
6 Poppe L, Rue L, Robrecht W, Van Den Bosch L: Biyolojik bulguların amyotrofik lateral skleroz (ALS) için yeni tedavi stratejilerine dönüştürülmesi. Exp Neurol 2014; 262PB: 138-151.
7 Bedlack RS, Joyce N, Carter GT, Paganoni S, Karam C: Amiyotrofik lateral sklerozda tamamlayıcı ve alternatif tedaviler. Neurol Clin 2015; 33: 909-936.
8 Anne J, Naumann J, Guethlin C: Fibromiyalji, kronik yorgunluk ve gövde obezitesi olan bir kadın hastada ksenobiyotiklerin ortadan kaldırılması. Forsch Komplementmed 2007; 14: 39-44.
9 Agosta F, Al-Chalabi A, Filippi M, Hardiman O, Kaji R, Meininger V, Nakano I, Shaw P, Shefner J, van den Berg LH, Ludolph A, WFN Research Group on ALS / MND: The El Escorial kriterleri : güçlülükler ve zayıflıklar. Amyotroph Lateral Scler Frontotemporal Degener 2015; 16: 1-7.
10 İşgücü Sözlüğü: Liquordiagnostik: Albumin-Quotient Likor / Serum-Quotient. www.laborlexikon.de/Lexikon/ Infoframe / I / Liquor-Diagnostik.html (son erişim tarihi 4 Mayıs 2017).
11 Brettschneider J, Claus A, Kassubek J, Tumani H: İzole kan-serebrospinal sıvı bariyer disfonksiyonu: yaygınlık ve ilişkili hastalıklar. J Neurol 2005; 252: 1067-1073.
12 Kollewe K, Petri S: Amyotrofik lateral skleroz. Klin Neurophysiol 2009; 40: 3-16.
13 Tsai CP, Ho HH, Yen DJ, Wang V, Lin KP, Liao KK, Wu ZA: Tersinir motor nöron hastalığı. Eur Neurol 1993; 33: 387-389.
14 Tucker T, Layzer RB, Miller RG, Chad D: Subakut, geri dönüşümlü motor nöron hastalığı. Neurology 1991; 41: 1541-1544.
15 Vale TC: Tersinir alt motor nöron hastalığı: yeni bir unutulmuş hastalık vakası. J Neurol Res 2013; 3: 40-41.
16 Drasch G, Bose-O’Reilly S, Beinhoff C, Roider G, Maydl S: Filipinler 1999’da Diwata Dağı araştırması – küçük ölçekli altın madenciliği ile nüfusun cıva zehirlenmesini değerlendiriyor. Sci Total Environ 2001; 267: 151-168.
17 Drasch G, Bose-O’Reilly S, Maydl S, Roider G: Cıva için Alman İnsan Biyolojik İzleme değerleri (HBM değerleri) hakkında bilimsel yorum. Int J Hyg Çevre Sağlığı 2002; 205: 509-512.
18 Rooney JP: Beyindeki inorganik civanın tutulma süresi – kanıtların sistematik bir incelemesi. Toxicol Appl Pharmacol 2014; 274: 425-435.
19 Broşür R, Kum Jew S: İnsan omurga internörlerinde yaşa bağlı ağır metal alımı. PLoS One 2016; 11: e0162260.
20 Zhou Z, Zhang X, Cui F, Liu R, Dong Z, Wang X, Yu S: Cıva zehirlenmesi ile subakut motor nöron aşırı uyarılabilirliği: bir vaka serisi ve literatür incelemesi. Eur Neurol 2014; 72: 218–222.
21 Praline J, Guennoc AM, Limousin N, Hallak H, de Toffol B, Corcia P: ALS ve cıva zehirlenmesi: bir ilişki mi? Clin Neurol Neurosurg 2007; 109: 880-883.
22 Gonzalez-Ramirez D, Zuniga-Charles M, Narro-Juarez A, Molina-Recio Y, Hurlbut KM, Dart RC, Aposhian HV: DMPS (2,3-dimercaptopropane-1-sulfonate, Dimaval) vücut yükünü azaltır cıva klorüre maruz kalan insanlarda cıva. J Pharmacol Exp Ther 1998; 287: 8-12.
23 Aposhian MM, Maiorino RM, Xu Z, Aposhian HV: Sodyum 2,3-dimerkapto-1-propansülfonat (DMPS) tedavisi, kurşun veya civayı sıçanların beynine yeniden dağıtmaz. Toksikoloji 1996; 109: 49-55.
180 Complement Med Res 2017; 24: 175–181 Mangelsdorf / Walach / Mutter
24 Pingree SD, Simmonds PL, Woods JS: 2,3-dimerkapto-1-propansülfonik asidin (DMPS), sıçanlarda uzun süreli metil-civa maruziyetini takiben doku ve idrar cıva seviyeleri üzerindeki etkileri. Toxicol Sci 2001; 61: 224-233.
25 Gabard B: Sıçanda civa kenetleme maddesi sodyum 2,3-dimerkaptopropan-1-sülfonatın dağılımı ve atılımı. Arch Toxicol 1978; 39: 289-298.
26 Aposhian HV, Morgan DL, Queen HLS, Maroin RM, Aposhian MM: C vitamini, glutatyon veya lipoik asit, cıva buharına maruz kalan sıçanlarda beyin veya böbrek civasını azaltmadı. J Toxicol Clin Toxicol 2003; 41: 339-347.
®
28 Anuradha B, Varalakshmi P: DL-alfa-lipoik asidin cıva kaynaklı nöral lipid peroksidasyonuna karşı koruyucu rolü. Phamacol Res 1999; 39: 67-80.
29 Sakamoto M, Yasutake A, Kakita A, Ryufuku M, Chan HM, Yamamoto M, Oumi S, Kobayashi S, Watanabe C: Selenomethionine, gelişen sıçan serebrumunda metil cıva tarafından nöronal dejenerasyona karşı korur. Environ Sci Technol 2013; 47: 2862-2868.
30 Watanabe C: Cıva toksisitesinin selenyum ile değiştirilmesi: pratik önemi? Tohoku J Exp Med 2002; 196: 71-77.
31 Bouquot JE, Roberts AM, Kişi P, Christian J: Nevraljiye neden olan kavitasyonel osteonekroz (NICO). Oral Surg Oral Med Oral Pathol 1992; 73: 307-319.
32 Lechner J, von Baehr V: Çene kemiği boşluklarında RANTES ve fibroblast büyüme faktörü 2: sistemik hastalığı tetikler mi? Int J Gen Med 2013; 6: 277-290.
33 Lechner J, Mayer W: Nevraljide çene kemiğinde kavitasyonel osteonekrozu (NICO) ve sistemik müdahaleyi tetikleyen immün haberciler. Eur J Integr Med 2010; 2: 71-77.
34 Rentzos M, Nikolaou C, Rombos A, Boufidou F, Zoga M, Dimitrakopoulos A, Tsoutsou A, Vassilopoulos D: Amiyotrofik lateral sklerozlu hastalarda serum ve serebrospinal sıvıda RANTES seviyeleri yükselir. Amyotroph Lateral Scler 2007; 8: 283-287.
35 Bouquot JE, Christian J: Çene kemiği küretajının yüz nevraljisinin ağrıları üzerindeki uzun vadeli etkileri. J Oral Maxillofac Surg 1995; 53: 387-397.
36 Anonim: İlgili deneyim raporu. GİBİ. Gündüz kliniği Konstanz, 2015, s 4.
27 Ruprecht J: Dimaval. Bilimsel ürün monografı. Berlin, Heyl Chemisch-Pharma Fabrik GmbH & Co. KG, 2008.